|
病例報告
一位57 歲女性,主訴有間歇性上腹部疼痛的問題並且持續二到三年。近兩個月來腹痛加劇,並伴隨有食慾不振、便秘、虛弱等症狀,因此前來成大醫院門診就醫。生化檢驗數值發現血鈣(13.4 mg/dL)與副甲狀腺素(parathyroid hormone,PTH)偏高,伴隨著低血磷,並緊急輸注normal saline (200 mL/hr),以促進病人鈣的排除。
經檢查後發現病人副甲狀腺疑似長了一顆約2.5 公分的腺瘤,診斷為原發性副甲狀腺機能亢進,並且引發高鈣血症。建議手術切除異常的副甲狀腺瘤,但病人並不願意進行手術,嘗試以其他替代療法進行控制。本文將藉此病患介紹原發性副甲狀腺機能亢進、其所引發的高鈣血症的治療原則,以及當病患不願意或是無法進行手術時,新藥cinacalcet 所扮演的角色。
流病學資料
原發性副甲狀腺機能亢進(primary hyperparathyroidism,PHPT)是一常見的內分泌異常疾病。根據文獻,發生率大約每十萬人口中每年有25-30 人次,好發於50 至60 歲間;女性多於男性,尤其為停經後的婦女。在病理組織學上,約80-85%的病患是單一腺瘤(parathyroid adenoma)所引起的,15%為副甲狀
腺增生(parathyroid hyperplasia),只有不到1%的病例是由於腺癌(parathyroid carcinoma)所導致。
高鈣血症
高鈣血症(hypercalcemia)是一種常見的代謝異常疾病,造成的原因可能是因為藥物,如thiazide 類利尿劑及鋰鹽;內分泌疾病,如甲狀腺亢進、嗜鉻細胞瘤;維生素A 或D 中毒或肉芽腫病(granulomatous disease)等。然而,大於90%的高鈣血症是由PHPT 與惡性腫瘤所導致。
人體主要透過PTH,維生素D 及抑鈣素(calcitonin)的調節以維持血鈣的恆定:當人體血鈣濃度過低時,副甲狀腺分泌PTH,促使骨骼釋放出鈣,並增進腎臟對於鈣的再吸收;同時也刺激腎臟活化維生素D,以增進小腸對鈣的吸收。然而當血鈣濃度太高時,甲狀腺則會分泌抑鈣素促進血液中過多的鈣儲存於骨骼。因此當PHPT 病人產生過多的PTH,將導致血鈣上升。
大於80%的PHPT 病患是以無明顯或是輕微臨床症狀的高鈣血症來表現。受影響的器官以骨骼、腎臟為主,也會影響神經肌肉、腸胃道、甚至精神意識。病人容易因為尿鈣過高罹患尿路結石(urolithiasis),或是過度的骨質再吸收造成骨質疏鬆症(osteoporosis);嚴重時可能引起骨膜下再吸收(subperiosteal reabsorption)和骨骼囊泡(cyst)的形成,甚至頭蓋骨上會呈現出「胡椒鹽」(pepper and salt)樣貌。不過隨著高鈣血症的早期診斷,這些放射線學上的骨骼異常已逐漸減少發生。
臨床評估
人體99%的鈣存在於骨骼中,其餘在細胞外液中。而細胞外液中約45%為結合狀態;90%結合於白蛋白(albumin),10%結合於球蛋白,只有54%才是真正有生理活性的游離鈣。然而藉由生化檢查所測量者為總血鈣並非游離鈣,因此數值將受血中蛋白濃度影響,需透過校正以修正其血鈣值。總血鈣[修正值(mg/dL)]=總血鈣[測量值(mg/dL)]+0.8x[4.0-血中albumin 濃度(g/dL)] (正常範圍:約8.5-10.5 mg/dL)。依照檢驗數據高鈣血症可分為輕度10.5-12 mg/dL、中度12-14 mg/dL、及重度>14 mg/dL。當發現病人血鈣過高時,應隨即測量血中PTH 濃度以鑑別診斷其原因。
高鈣血症的病人臨床表徵為疲倦、憂鬱、認知障礙、肌肉無力、骨質疏鬆、便秘、噁心、嘔吐、食慾不振、貧血、高血壓,較嚴重者會有囊狀纖維性骨炎(osteitis fibrosa cystica)、胰臟炎、腎結石、心律不整等症狀。有些甚至會有帶狀角膜病變(band keratopathy),不過並不常發生。症狀之輕重隨血鈣之高低程度及時間長短而異,血鈣越高、時間越長,各身體系統受害越嚴重。血鈣調節系統相互影響之下形成惡性循環,可能導致危及生命的併發症。因此遇到高鈣血症的病人時,除了找出造成病人血鈣上升的原因外,積極的控制病人的血鈣也是相當重要的。
處理原則(一):副甲狀腺切除手術
除了控制血鈣之外, PHPT 最根本的治療就是進行副甲狀腺切除手術(parathyroidectomy)。一般而言,只要有症狀的病人通常會建議進行手術切除;根據2008年「Guideline for Parathyroid Surgery」提及幾項準則(表一),無症狀的病人只要符合其中一項即建議病人進行手術。對於不願意或是無法進行手術的病人,需每年監測血鈣與肌酸酐濃度,以及每一到兩年監測骨密度。進行副甲狀腺切除手術的病人,由於PTH短時間驟降,導致骨骼快速將血中的鈣、磷、鎂等離子攝入骨骼中,可能造成血鈣低於8.5 mg/dL 的情況發生, 稱為hungry bone syndrome。
根據文獻,切除的腺瘤較大、年紀較大、術前的血中尿素氮與肌酸酐濃度異常等,都是造成hungry bone syndrome的可能危險因子,需在術後更密切的觀察其血鈣的變化。術前的血鈣與PTH濃度的高低,與術後是否發生hungry bone syndrome則沒有太大關聯性。Hungry bone syndrome通常發生在術後第三天,並且可能持續幾週到幾個月不等。需依照病人的情況適時給予鈣片及維生素D的補充,使血鈣維持在正常範圍內。
表一、Guideline for Parathyroid Surgery, 2008
| 無症狀的原發性副甲狀腺機能亢進病人符合其中一項即建議進行手術 |
| 全血鈣值 (mg/dL) |
> 11.5 |
| 肌酸酐清除率 (mL/min) |
< 60 |
| 骨密度 |
任何部位T-score < -2.5 或曾經骨折 |
| 年齡 (歲) |
< 50 |
| 符合上述準則之原發性副甲狀腺亢進病人不進行手術時的監測項目 |
| 全血鈣值 (mg/dL) |
每年監測 |
| 肌酸酐濃度 |
每年監測 |
| 骨密度 |
每一到兩年監測 |
本表摘錄並修改自J Clin Endocrinol Metab 2009;94:335-9
處理原則(二):控制高鈣血症
PHPT最主要的表現為高血鈣,因此需將病人的血鈣控制在正常範圍內,以免因血鈣過高而導致危及生命的併發症。主要可以透過促進鈣在腎臟的排除、減少骨骼再吸收、以及抑制腸道吸收鈣等機轉達到降低血鈣的效果。一般常規的治療有:
(1) Normal saline:當病人血鈣高於14 mg/dL 或是有症狀時,以200-300 mL/hr輸注,能促進鈣在腎臟的排除,但同時要小心造成病人體液過量或肺水腫的情況發生,必要時可搭配furosemide一起使用。
(2) Furosemide:主要是輔助normal saline的療法,確定體液補足或是病人有心衰竭病史者,可以搭配使用。低劑量(10-20 mg IV QD)可用於緩解因normal saline補過量而導致的水腫,而大劑量(80-100 mg/1-2 hr IV)搭配大量體液的補充(10 L/day)能達到促進鈣排除的效果,但會導致病人排尿的次數過多,因此臨床上的實用性不大。使用furosemide的同時,需注意病人血鉀、血鎂與體重的變化,以免發生脫水現象而惡化高鈣血症。
(3) Calcitonin:建議劑量為 4-8 Units/kg IVD (500 mL normal saline >6hr),開始作用快但作用時間短,常在連續使用二到三天會發生作用漸減的現象(tachyphylaxis),因此只適合短時間給予。
(4) Bisphosphonates:開始作用慢但持續控制血鈣的時間較長,因此若與calcitonin併用可達截長補短的效果。值得注意的是使用bisphosphonates需考慮可能的風險與療效,並依據病人的腎功能進行調整劑量(表二)。
(5) 治療嚴重或是有症狀的高鈣血症病人時, 則可同時併用normal saline 、calcitonin、bisphosphonate。唯furosemide則需視情況使用。
表二、成大醫院抑鈣素、雙磷酸鹽類藥品及其腎功能調量原則
| 藥品 |
商品名 |
劑量 |
依腎功能調量 |
Calcitonin
(50 IU/amp) |
Calcinin |
Acute : 5-10 IU/kg/day,
IVD in 500 mL NS >6 hr |
不須調量 |
Clodronate
(400 mg/cap) |
Bonefos |
1600 mg daily in single or
2 divided doses (Max 3.2
g/day) |
Ccr:>50 mL/min→1600 mg/day
Ccr : 30-50 mL/min→1200 mg/day
Ccr : <30 mL/min→800 mg/day |
Pamidronate
(15 mg/vial) |
Aredia |
依照血鈣值:
< 12 mg/dL : 15-30 mg
12-14 mg/dL : 30-60 mg
14-16 mg/dL : 60-90 mg |
Ccr : 30-90 mL/min
(輸注速率<90 mg/4hr
Ccr : <30 mL/min (進行風險評估) |
Zoledronic acid
(4 mg/vial) |
Zometa |
4 mg as single dose,
IVD >15 min |
Creatinine >4.5 mg/dL
(進行風險評估) |
新一代降血鈣藥物
Cinacalcet (Sensipar® 30 mg/tab,90 mg/tab)在2004 年美國FDA核准用於透析患者的次發性副甲狀腺機能亢進,以及副甲狀腺腺癌。然而在2011 年2 月核准用於PHPT 引發之嚴重高鈣血症且無法進行手術切除的病人。目前國內在2010 年1 月取得藥品許可證的品項為銳克鈣錠(Regpara® 25 mg/tab、75 mg/tab),而適應症為治療透析患者的次發性副甲狀腺機能亢進。
Cinacalcet是一個calcium-sensing receptor agonist,也具擬鈣劑(calcimimetic agent)特性能直接作用在副甲狀腺細胞的鈣離子受器上,增加其對於血鈣的感受性,進而減少PTH的製造與分泌。對於PHPT的治療,建議以低劑量30 mg BID為起始劑量,每二到四週逐漸增加劑量至60 mg BID、90 mg BID、90 mg TID或QID,直到血鈣達正常值範圍,則視為維持劑量,最大劑量可達360 mg/day。初次使用或每次調整劑量時皆需要監測病人血鈣與PTH值,以免病人血鈣過低。此藥物不可剝半,與食物併服生體可用率高。根據臨床試驗結果,最常發生的副作用為噁心、嘔吐、腹瀉,須注意可能導致病人脫水而惡化高鈣血症。
臨床實證
根據Faggiano 等人在2011 年的回溯性研究,共收入23 位PHPT 病人持續觀察24 個月,血鈣基本值平均為11.1 mg/dL,PTH 值介於120-140 pg/mL,腺瘤平均大小為1.54 公分,使用cinacalcet 的初始劑量是30 mg QD。
作者發現病人在持續使用cinacalcet 三個月後,血鈣明顯降低至10.5 mg/dL 以下,並穩定的維持在正常範圍內;而PTH 則是在使用六個月後有明顯的降低,並有43%的病人降到正常值(圖一)。在追蹤的期間只有三分之一的病人需要將劑量往上增加到30 mg BID 以上,其餘的病人在使用30 mg QD 即可有效的
將血鈣與PTH 值控制在正常範圍且維持24 個月。
圖一、Cinacalcet 對於PHPT 病人的降血鈣與PTH 效果
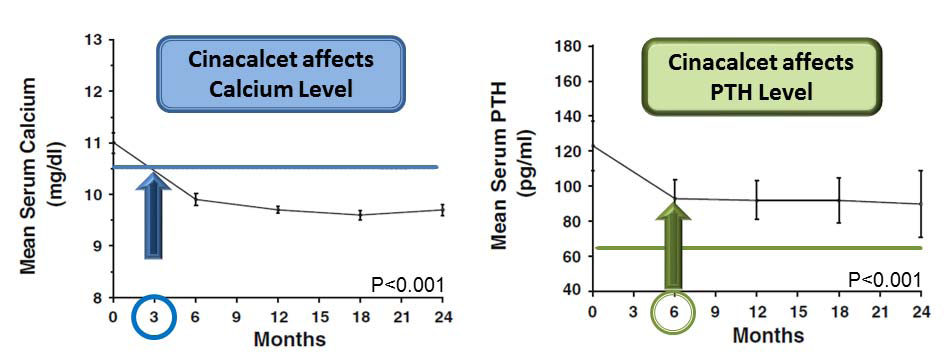
本圖擷取並修改自Endocrine 2011;39:283-7
總結
手術切除腺瘤是治療PHPT 最根本有效的方法。除此之外,積極控制病患血鈣也很重要。治療嚴重或是有症狀的高鈣血症病人,建議併用normal saline 、calcitonin 、bisphosphonate。對原發性副甲狀腺機能亢進的病人而言,進行副甲狀腺切除手術是最根本的治療,但要注意術後可能發生的低血鈣現象,須適時給予鈣片與維他命D 的補充。當病人拒絕進行副甲狀腺切除時,cinacalcet 是一個長期有效的治療選擇,能將病人的血鈣與PTH 值控制在正常範圍內。
參考文獻
1. Joseph T. DiPiro, et al. Pharmacotherapy: A Pathophysiologic Approach, 7th edition, P.861-P.866. McGraw-Hill Medical, 2008.
2. John P. Bilezikian, et al. Guidelines for the Management of Asymptomatic Primary Hyperparathyroidism: Summary Statement from the Third International Workshop. J Clin Endocrinol Metab 2009; 94: 335-9.
3. Mary F. Carrolla, et al. Practical Approach to Hypercalcemia. Am Fam Physician 2003;
67: 1959-66.
4. Brasier AR, Nussbaum SR. Hungry bone syndrome: clinical and biochemical predictors of its occurrence after parathyroid surgery. Am J Med 1988; 84: 654-60.
5. Steen S, Rabeler B, Fisher T, Arnold D. Predictive factors for early postoperative
hypocalcemia after surgery for primary hyperparathyroidism. Proc (Bayl Univ Med Cent) 2009; 22: 124-7.
6. Charles Lacy, Lora Armstrong, et al. Drug Information Handbook, 20th edition, California Bookwatch, 2011.
7. Faggiano A, et al. Cinacalcet hydrochloride in combination with alendronate normalizes hypercalcemia and improves bone mineral density in patients with primary hyperparathyroidism. Endocrine. 2011 Jun; 39(3): 283-7.
|